Algunos de los tipos más preocupantes de alteraciones de la función cardíaca se producen por un ritmo cardíaco anormal. Por ejemplo, a veces el latido de las aurículas no está coordinado con el latido de los ventrículos, de modo que las aurículas no funcionan como bombas de cebado de los ventrículos. El objetivo de este capítulo es analizar la fisiología de las arritmias cardíacas frecuentes y sus efectos sobre la función de bomba del corazón, así como su diagnóstico mediante electrocardiografía.
Las causas de las arritmias cardíacas habitualmente son una de las siguientes alteraciones del sistema de ritmicidad-conducción del corazón o una combinación de estas:
• Ritmicidad anormal del marcapasos.
• Desplazamiento del marcapasos desde el nódulo sinusal a otra localización del corazón.
• Bloqueos en diferentes puntos de la propagación del impulso a través del corazón.
• Vías anormales de transmisión del impulso a través del corazón.
• Generación espontánea de impulsos anormales en casi cualquier parte del corazón.
Ritmos sinusales anormales
Taquicardia
El término «taquicardia» significa frecuencia cardíaca rápida, que habitualmente se define como más de 100 latidos/min en un adulto, este ECG es normal excepto que la frecuencia cardíaca, que se determina por los intervalos temporales entre los complejos QRS, es de aproximadamente 150 latidos/min en lugar de los 72 latidos/min normales.
Algunas causas generales de taquicardia incluyen aumento de la temperatura corporal, estimulación del corazón por los nervios simpáticos y enfermedades tóxicas del corazón. En general, la frecuencia cardíaca aumenta aproximadamente 18 latidos/min por cada grado Celsius de aumento de la temperatura corporal, hasta una temperatura corporal de aproximadamente 40,5 °C; más allá de este punto puede disminuir la frecuencia cardíaca debido a la debilidad progresiva del músculo cardíaco como consecuencia de la fiebre. La fiebre produce taquicardia porque el aumento de la temperatura aumenta la velocidad del metabolismo del nódulo sinusal, que a su vez aumenta directamente su excitabilidad y la frecuencia del ritmo. Muchos factores pueden hacer que el sistema nervioso simpático excite el corazón, como se señala en muchas partes de este texto.


Bradicardia
El término «bradicardia» se refiere a una frecuencia cardíaca lenta, que habitualmente se define como menos de 60 latidos/min.
Bradicardia en atletas
El corazón del atleta bien entrenado es a menudo mayor y mucho más fuerte que el de una persona normal, lo que le permite bombear un gran volumen sistólico en cada latido incluso durante períodos de reposo. Cuando el atleta está en reposo, las cantidades excesivas de sangre que se bombean hacia el árbol arterial con cada latido inician reflejos circulatorios de retroalimentación y otros efectos que producen bradicardia.
La estimulación vagal causa bradicardia
Cualquier reflejo circulatorio que estimule los nervios vagos produce liberación de acetilcolina en las terminaciones vagales del corazón, dando lugar de esta manera a un efecto parasimpático. Tal vez el ejemplo más llamativo de este fenómeno ocurre en los pacientes con síndrome del seno carotídeo, en quienes los receptores de presión (barorreceptores) de la región del seno carotídeo de las paredes de la arteria carótida son excesivamente sensibles. Por tanto, incluso una presión externa ligera sobre el cuello provoca un intenso reflejo barorreceptor, produciendo intensos efectos vagales mediados por acetilcolina sobre el corazón, incluyendo bradicardia extrema. De hecho, a veces este reflejo es tan potente que llega a parar el corazón durante 5 a 10 s.

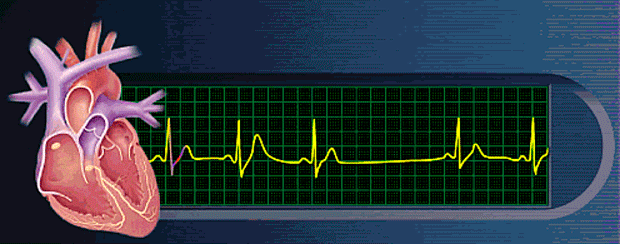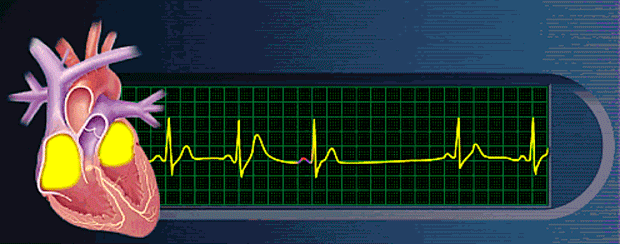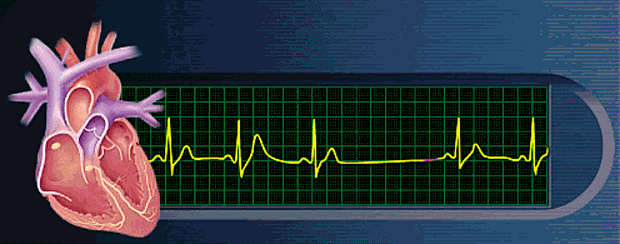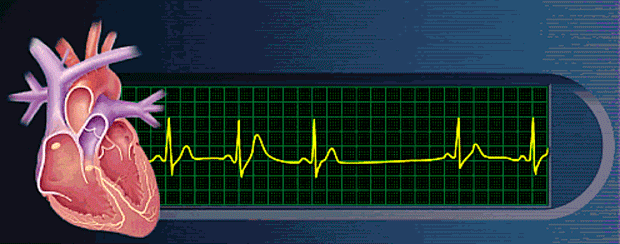
Ritmos anormales derivados del bloqueo de las señales cardíacas en el interior de las vías de conducción intracardíacas
Bloqueo sinusal
En casos poco frecuentes se produce bloqueo del impulso del nódulo sinusal antes de su entrada en el músculo auricular.

Bloqueo auriculoventricular
El único medio por el que los impulsos pueden pasar habitualmente desde las aurículas hacia los ventrículos es a través del haz AV, también conocido como haz de His. Las situaciones que pueden reducir la velocidad de conducción de los impulsos en este haz o bloquear totalmente el impulso son las siguientes:
1. La isquemia del nódulo AV o de las fibras del haz AV con frecuencia retrasa o bloquea la conducción desde las aurículas a los ventrículos. La insuficiencia coronaria puede producir isquemia del nódulo y del haz AV de la misma forma que puede producir isquemia del miocardio.
2. La compresión del haz AV por tejido cicatricial o por porciones calcificadas del corazón puede deprimir o bloquear la conducción desde las aurículas hacia los ventrículos.
3. La inflamación del nódulo AV o del haz AV puede reducir la conducción desde las aurículas hacia los ventrículos. La inflamación se debe con frecuencia a diferentes tipos de miocarditis producidas, por ejemplo, por difteria o por fiebre reumática.
4. La estimulación extrema del corazón por los nervios vagos en casos poco frecuentes bloquea la conducción de los impulsos a través del nódulo AV. Esta excitación vagal se debe en ocasiones a una intensa estimulación de los barorreceptores en personas que tienen síndrome del seno carotídeo, que se ha analizado antes en relación con la bradicardia.
Prolongación del intervalo P-R (o P-Q): bloqueo de primer grado
El intervalo de tiempo habitual entre el comienzo de la onda P y el comienzo del complejo QRS es de aproximadamente 0,16 s cuando el corazón late a una frecuencia normal.
Bloqueo de segundo grado
Cuando la conducción a través del haz AV es lo suficientemente lenta como para aumentar el intervalo PR hasta 0,25 a 0,45 s, el potencial de acción a veces es tan intenso que consigue pasar a través del haz hacia los ventrículos, pero a veces no es lo suficientemente intenso. En este caso habrá una onda P pero sin onda QRS-T, y se dice que hay «latidos fallidos» de los ventrículos. Esta situación se denomina bloqueo cardíaco de segundo grado.
Bloqueo AV completo (bloqueo de tercer grado)
Cuando la situación que produce un deterioro de la conducción en el nódulo AV o en el haz AV es grave se produce un bloqueo completo del impulso desde las aurículas hacia los ventrículos. En esta situación los ventrículos establecen espontáneamente su propia señal, que habitualmente se origina en el nódulo AV o en el haz AV distal al bloqueo.

Síndrome de Stokes-Adams: escape ventricular
En algunos pacientes que tienen bloqueo AV, el bloqueo total aparece y desaparece; es decir, los impulsos se conducen desde las aurículas hacia los ventrículos durante un período de tiempo y después de manera súbita no se conducen los impulsos. La duración del bloqueo puede ser de algunos segundos, algunos minutos, algunas horas o incluso semanas o más tiempo antes de que se recupere la
conducción. Esta enfermedad ocurre en corazones que tienen isquemia limítrofe del sistema de conducción.
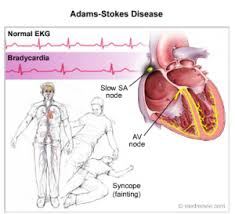
Extrasístoles
Una extrasístole es una contracción del corazón antes del momento en que se debería haber producido una contracción normal. Esta situación también se denomina latido prematuro, contracción prematura o latido ectópico.
Causas de las extrasístoles
La mayor parte de las extrasístoles se debe a focos ectópicos en el corazón, que emiten impulsos anormales en momentos inadecuados durante el ritmo cardíaco. Las posibles causas de los focos ectópicos son: 1) zonas locales de isquemia; 2) pequeñas placas calcificadas en diferentes puntos del corazón, que comprimen el músculo cardíaco adyacente de modo que algunas fibras están irritadas, y 3) irritación tóxica del nódulo AV, del sistema de Purkinje o del miocardio producida por infección, fármacos, nicotina o cafeína. También es frecuente el inicio mecánico de extrasístoles durante el cateterismo cardíaco; con frecuencia se producen grandes números de extrasístoles cuando el catéter entra en el ventrículo derecho y comprime el endocardio.
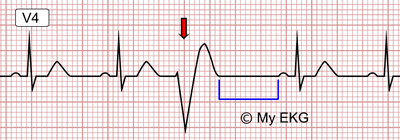
Taquicardia paroxística
Algunas alteraciones de diferentes porciones del corazón, entre ellas las aurículas, el sistema de Purkinje y los ventrículos, de manera ocasional pueden producir una descarga rítmica rápida de impulsos que se propagan en todas las direcciones del corazón. Se piensa que este fenómeno está producido la mayoría de las veces por vías de retroalimentación con movimientos circulares de reentrada que establecen una autorreexcitación repetida local. Debido al ritmo rápido del foco irritable, este foco se convierte en el marcapasos del corazón. El término «paroxística» significa que la frecuencia cardíaca se hace rápida en paroxismos que comienzan súbitamente y duran varios segundos, minutos, horas o mucho más tiempo. El paroxismo habitualmente termina de una manera tan súbita como comenzó, e instantáneamente el marcapasos del corazón se desplaza de nuevo hacia el nódulo sinusal. La taquicardia paroxística con frecuencia se puede interrumpir provocando un reflejo vagal. Un tipo de reflejo vagal que a veces se provoca con este fin es comprimir el cuello en las regiones de los senos carotídeos, lo que puede producir un reflejo vagal suficiente para interrumpir el paroxismo. Pueden utilizarse también medicamentos antiarrítmicos para ralentizar la conducción o prolongar el período refractario en los tejidos cardíacos.
Taquicardia auricular paroxística
Se muestra un aumento súbito de la frecuencia cardíaca desde aproximadamente 95 hasta aproximadamente 150 latidos/min. Cuando se estudia de cerca el ECG durante los latidos cardíacos rápidos se ve una onda P invertida antes de cada uno de los complejos QRS-T y esta onda P está superpuesta parcialmente a la onda T normal del latido precedente.
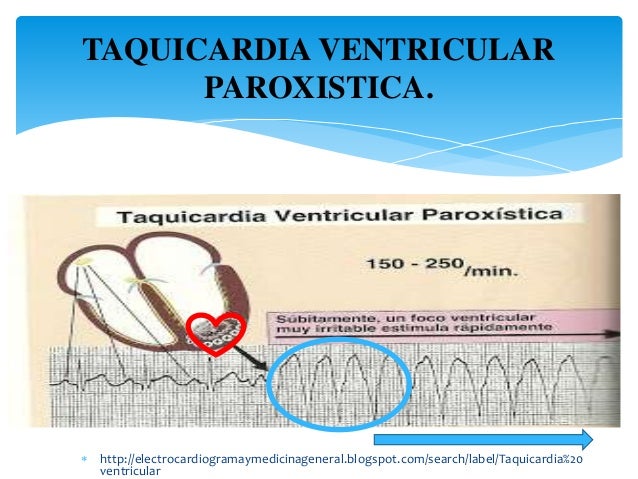
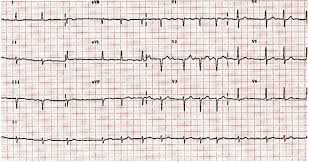
Fibrilación ventricular
La arritmia cardíaca más grave es la fibrilación ventricular, que, si no se interrumpe en un plazo de 1 a 3 min, es casi invariablemente mortal. La fibrilación ventricular se debe a impulsos cardíacos que se producen de manera errática en el interior de la masa muscular ventricular, estimulando primero una porción del músculo ventricular, después otra porción, después otra, y finalmente retroalimentándose a sí mismos para reexcitar el mismo músculo ventricular una y otra vez, sin interrumpirse nunca. Cuando ocurre este fenómeno, muchas porciones pequeñas del músculo ventricular se están contrayendo al mismo tiempo, de la misma manera que otras muchas porciones se están relajando. Así, nunca hay una contracción coordinada de todo el músculo ventricular a la vez, lo que es necesario para un ciclo de bombeo del corazón.
Fibrilación auricular
Recuerde que, excepto para la vía de conducción a través de las AV, la masa del músculo auricular está separada de la masa de músculo ventricular por tejido fibroso. Por tanto, la fibrilación ventricular con frecuencia aparece sin fibrilación auricular
Deterioro del bombeo de las aurículas durante la fibrilación auricular
Por las mismas razones que los ventrículos no bombean sangre durante la fibrilación ventricular, las aurículas tampoco bombean sangre en la fibrilación auricular. Por tanto, las aurículas dejan de ser útiles como bombas de cebado de los ventrículos.

Aleteo auricular
El aleteo auricular es otra enfermedad producida por un movimiento circular en las aurículas. El aleteo auricular es diferente de la fibrilación auricular, porque la señal eléctrica viaja como una única onda grande siempre en una dirección una y otra vez alrededor de la masa del músculo auricular.

Parada cardíaca
Una última alteración grave del sistema de ritmicidad-conducción del corazón es la parada cardíaca, con interrupción de todas las señales de control eléctrico del corazón. Es decir, no queda ningún ritmo espontáneo. La parada cardíaca puede producirse durante la anestesia profunda, cuando puede desarrollarse una hipoxia grave debido a una respiración inadecuada. La hipoxia impide que las fibras musculares y las fibras de conducción mantengan los diferenciales de concentración de electrólitos normales a través de sus membranas, y su excitabilidad puede quedar tan afectada que incluso desaparezca la ritmicidad automática.