

El principal objetivo de la microcirculación es el transporte de nutrientes hacia los tejidos y la eliminación de los restos celulares. Las arteriolas pequeñas controlan el flujo sanguíneo hacia cada tejido y, a su vez, las condiciones locales de los tejidos controlan los diámetros de las arteriolas; es decir, que cada tejido controla, en la mayoría de los casos, su propio flujo sanguíneo dependiendo de sus necesidades individuales.
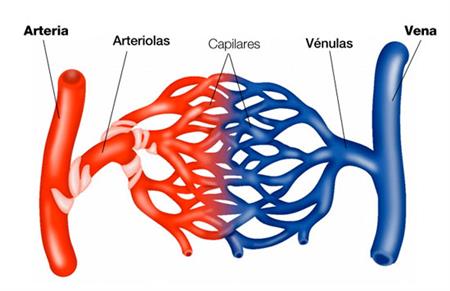
Estructura de la microcirculación y del sistema capilar
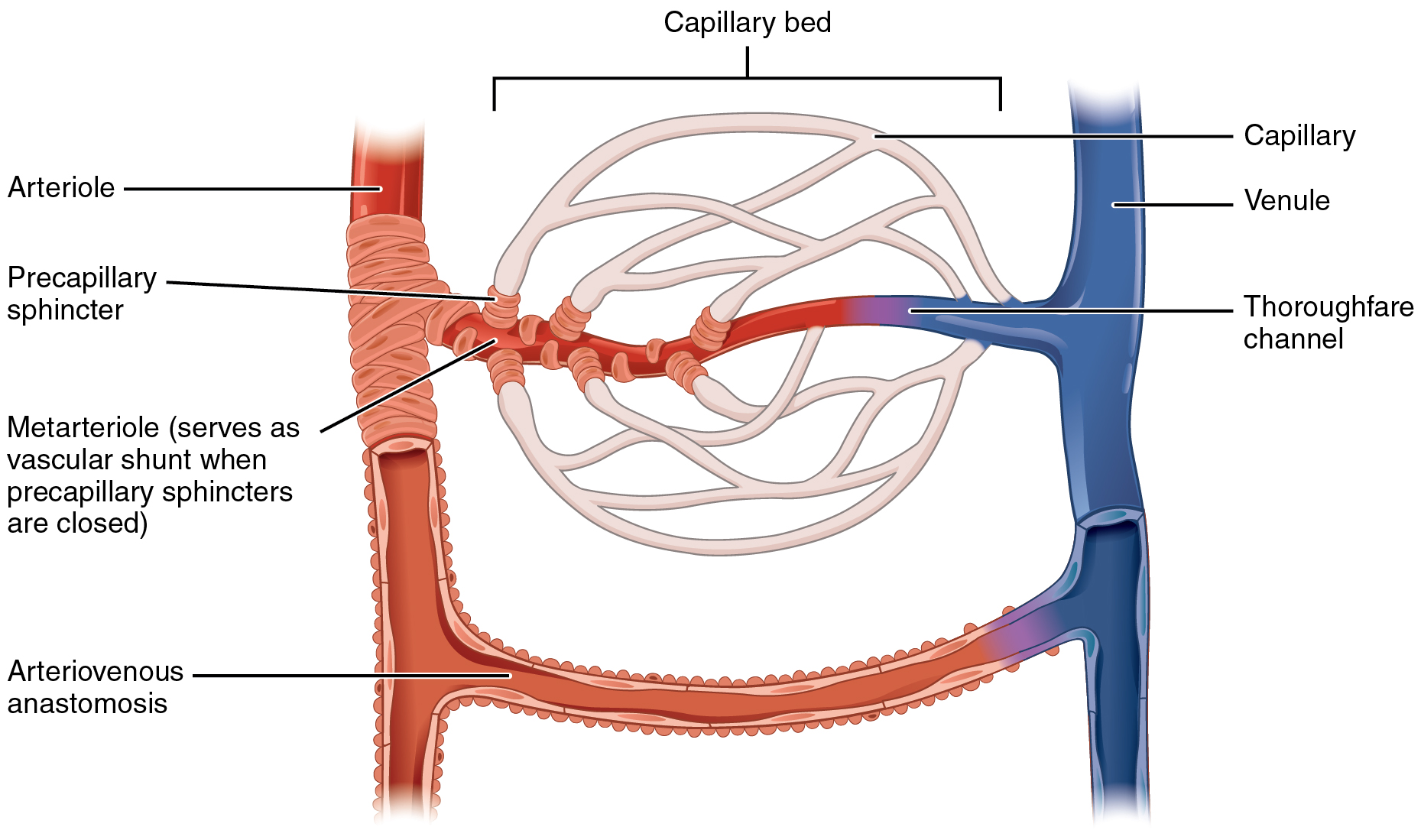
La microcirculación de cada órgano está organizada para atender sus necesidades específicas. En general, cada arteria nutricia que entra en un órgano se ramifica seis u ocho veces antes de que las arterias sean suficientemente pequeñas para denominarse arteriolas, que, en general, tienen diámetros internos de solo 10-15 μm. Entonces las arteriolas se ramifican entre dos y cinco veces, alcanzando diámetros de 5 a 9 μm en sus extremos cuando aportan la sangre a los capilares. Las arteriolas son vasos muy musculares y sus diámetros son muy variables. Las metaarteriolas (las arteriolas terminales) no tienen una capa muscular continua, sino fibras musculares lisas rodeando el vaso en puntos intermitentes.

Estructura de la pared capilar.
La pared está compuesta por una capa unicelular de células endoteliales y rodeada por una membrana basal muy fina en el exterior del capilar. El grosor total de la pared capilar es de solo unas 0,5 μm, el diámetro interno del capilar es de 4-9 μm, apenas suficiente para el paso de los eritrocitos y otras células sanguíneas exprimidas.
«Poros» en la membrana capilar
Hay dos pequeños pasadizos que conectan el interior del capilar con el exterior. Uno de los pasos es un espacio intercelular, un canal curvo a modo de hendidura fina que descansa en la parte superior de la figura entre células endoteliales adyacentes. Cada espacio está interrumpido periódicamente por pliegues cortos de inserciones de proteínas que mantienen unidas las células endoteliales.
Como los espacios intercelulares se sitúan solo en los bordes de las células endoteliales, habitualmente no representan más de 1/1.000 de la superficie total de la pared capilar. A pesar de ello, la velocidad de movimiento térmico de las moléculas de agua, así como de la mayoría de los iones hidrosolubles y de los pequeños solutos, es tan rápida que todas estas sustancias difunden con facilidad entre el interior y el exterior de los capilares a través de estas «hendiduras-poros» que componen los espacios intercelulares. En las células endoteliales también hay muchas vesículas de plasmalema, denominadas asimismo cavéolas (pequeñas cuevas).
Las vesículas de plasmalema se forman a partir de oligómeros de proteínas llamadas caveolinas que están asociadas con moléculas de colesterol y esfingolípidos. Aunque siguen sin estar claras las funciones exactas de las cavéolas, se cree que tienen una función en la endocitosis (el proceso por el cual la célula atrapa material del exterior de la misma) y en la transcitosis de macromoléculas en el interior de las células endoteliales.
Las cavéolas en la superficie de la célula parecen embeber pequeños paquetes de plasma o líquido extracelular que contiene proteínas plasmáticas. Estas vesículas se pueden desplazar lentamente a través de la célula endotelial.
Tipos especiales de «poros» en los capilares de algunos órganos
Los «poros» de los capilares de algunos órganos tienen unas características especiales para cumplir las necesidades peculiares de los órganos.
Algunas de estas características son las siguientes:
1. En el cerebro, las uniones entre las células endoteliales capilares son principalmente uniones «estrechas» que permiten la entrada y salida de moléculas muy pequeñas como agua, oxígeno y dióxido de carbono en los tejidos cerebrales.
2. En el hígado sucede lo contrario. Los espacios entre las células endoteliales capilares son aperturas amplias, por lo que casi todas las sustancias disueltas en el plasma, incluidas las proteínas plasmáticas, pueden pasar de la sangre a los tejidos hepáticos.
3. Los poros de las membranas capilares gastrointestinales tienen un tamaño intermedio entre las de los músculos y las del hígado.
4. En los capilares glomerulares del riñón se abren numerosas membranas ovales, denominadas fenestraciones, que atraviesan en todo su trayecto las células endoteliales, por lo que pueden filtrarse cantidades enormes de moléculas pequeñas e iones (pero no las moléculas grandes de las proteínas plasmáticas) a través de los glomérulos sin tener que pasar a través de los espacios situados entre las células endoteliales

Flujo de sangre en los capilares: vasomotilidad
La sangre no fluye continuamente a través de los capilares, sino que lo hace de forma intermitente apareciendo y desapareciendo cada pocos segundos o minutos. La causa de esta intermitencia es el fenómeno conocido como vasomotilidad, lo que significa la contracción intermitente de las metaarteriolas y esfínteres precapilares
Regulación de la vasomotilidad
El factor más importante que afecta al grado de apertura y cierre de las metaarteriolas y de los esfínteres precapilares, y que se ha descubierto hasta la fecha, es la concentración de oxígeno en los tejidos. Cuando la velocidad de utilización del oxígeno por el tejido es mayor, de forma que la concentración de oxígeno tisular disminuye por debajo de lo normal, se activan los períodos intermitentes del flujo sanguíneo capilar más a menudo y la duración de cada período del flujo es más prolongada, con lo que se permite que la sangre capilar transporte mayores cantidades de oxígeno (y de otros nutrientes) hacia los tejidos.
Función media del sistema capilar
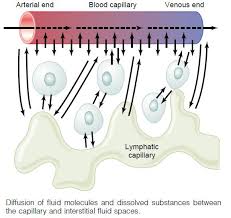
A pesar de que el flujo sanguíneo a través de cada capilar es intermitente, hay tantos capilares en los tejidos que su función global termina por ser superada, es decir, hay una velocidad media del flujo sanguíneo a través de cada lecho capilar tisular, una presión capilar media dentro de los capilares y una velocidad de transferencia media de las sustancias entre la sangre de los capilares y el líquido intersticial circundante.


Intercambio de agua, nutrientes y otras sustancias entre la sangre y el líquido intersticial
Difusión a través de la membrana capilar
Con mucho, el medio más importante por el cual se transfieren las sustancias entre el plasma y el líquido intersticial es la difusión.
La difusión es consecuencia del movimiento térmico de las moléculas de agua y de otras sustancias disueltas en el líquido, con las distintas moléculas e iones desplazándose primero en una dirección y luego en otra, rebotando aleatoriamente en cada una de ellas.
Las sustancias liposolubles difunden directamente a través de las membranas
celulares del endotelio capilar Si una sustancia es liposoluble, difunde directamente a través de las membranas celulares del capilar sin tener que atravesar los poros. Estas sustancias son el oxígeno y el dióxido de carbono. Como estas sustancias pueden atravesar todas las zonas de la membrana capilar, sus velocidades de transporte a través de la membrana capilar son muchas veces más rápidas que las de las sustancias insolubles en lípidos, como los iones sodio y la glucosa, que solo pueden pasar a través de los poros. Las sustancias hidrosolubles y no liposolubles difunden solo a través de los «poros» intercelulares en la membrana capilar Muchas sustancias que necesitan los tejidos son solubles en agua pero no pueden pasar a través de las membranas lipídicas de las células endoteliales; estas sustancias son las propias moléculas de agua, los iones sodio y cloruro y la glucosa. Aunque 1/1.000 de la superficie de los capilares está representada por los espacios intercelulares entre las células endoteliales, la velocidad del movimiento térmico molecular en estos espacios es tan alta que incluso esta pequeña superficie es suficiente para permitir una difusión enorme de agua y sustancias hidrosolubles a través de estos espacios-poros. Para tener una idea de la rapidez con la que estas sustancias difunden, la velocidad con la que difunden las moléculas de agua a través de la membrana capilar es unas 80 veces mayor que la velocidad con la que el propio plasma fluye linealmente por el capilar; es decir, que el agua del plasma se intercambia con el agua del líquido intersticial 80 veces antes de que el plasma pueda fluir recorriendo todo el capilar. Efecto del tamaño molecular sobre el paso a través de los poros La profundidad de los espacios intercelulares capilares, 6 a 7 nm, es unas 20 veces el diámetro de la molécula de agua, que es la molécula más pequeña que normalmente atraviesa los poros de los capilares. Sin embargo, los diámetros de las moléculas proteicas plasmáticas son ligeramente mayores que la anchura de los poros. Otras sustancias, como los iones sodio o cloruro, la glucosa y la urea, tienen diámetros intermedios. Por tanto, la permeabilidad de los poros del capilar para distintas sustancias varía según sus diámetros moleculares.
Las sustancias liposolubles difunden directamente a través de las membranas
celulares del endotelio capilar
Si una sustancia es liposoluble, difunde directamente a través de las membranas celulares del capilar sin tener que atravesar los poros. Estas sustancias son el oxígeno y el dióxido de carbono. Como estas sustancias pueden atravesar todas las zonas de la membrana capilar, sus velocidades de transporte a través de la membrana capilar son muchas veces más rápidas que las de las sustancias insolubles en lípidos, como los iones sodio y la glucosa, que solo pueden pasar a través de los poros.
Las sustancias hidrosolubles y no liposolubles difunden solo a través de los «poros» intercelulares en la membrana capilar
Muchas sustancias que necesitan los tejidos son solubles en agua pero no pueden pasar a través de las membranas lipídicas de las células endoteliales; estas sustancias son las propias moléculas de agua, los iones sodio y cloruro y la glucosa. Aunque 1/1.000 de la superficie de los capilares está representada por los espacios intercelulares entre las células endoteliales, la velocidad del movimiento térmico molecular en estos espacios es tan alta que incluso esta pequeña superficie es suficiente para permitir una difusión enorme de agua y sustancias hidrosolubles a través de estos espacios-poros. Para tener una idea de la rapidez con la que estas sustancias difunden, la velocidad con la que difunden las moléculas de agua a través de la membrana capilar es unas 80 veces mayor que la velocidad con la que el propio plasma fluye linealmente por el capilar; es decir, que el agua del plasma se intercambia con el agua del líquido intersticial 80 veces antes de que el plasma pueda fluir recorriendo todo el capilar.
Efecto del tamaño molecular sobre el paso a través de los poros
La profundidad de los espacios intercelulares capilares, 6 a 7 nm, es unas 20 veces el diámetro de la molécula de agua, que es la molécula más pequeña que normalmente atraviesa los poros de los capilares. Sin embargo, los diámetros de las moléculas proteicas plasmáticas son ligeramente mayores que la anchura de los poros. Otras sustancias, como los iones sodio o cloruro, la glucosa y la urea, tienen diámetros intermedios. Por tanto, la permeabilidad de los poros del capilar para distintas sustancias varía según sus diámetros moleculares
.

Efecto de la diferencia de concentración en la velocidad neta de difusión a través de la membrana capilar
La velocidad «neta» de difusión de una sustancia a través de cualquier membrana es proporcional a la diferencia de concentración de la sustancia entre los dos lados de la membrana. Es decir, cuanto mayor sea la diferencia entre las concentraciones de una sustancia dada en los dos lados de la membrana capilar, mayor será el movimiento neto de la sustancia en una dirección a través de la membrana.
Las velocidades de difusión a través de la membrana capilar de las sustancias más importantes para la nutrición son tan grandes que solo diferencias pequeñas de concentración son suficientes para que el transporte entre el plasma y el líquido intersticial sea más que adecuado.
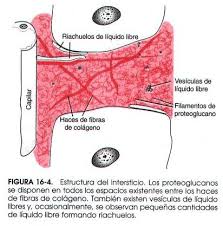
Intersticio y líquido intersticial
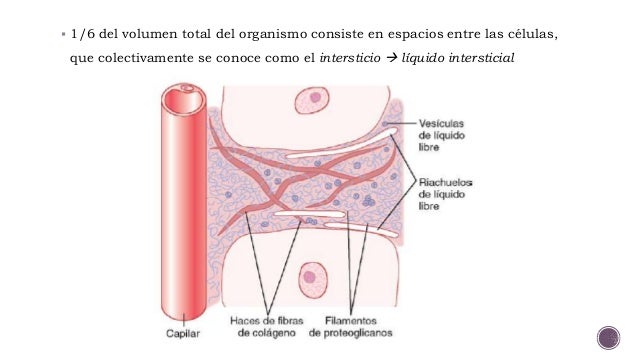
Una sexta parte del volumen total del organismo consiste en espacios entre las células, que colectivamente se conoce como el intersticio. El líquido de estos espacios se denomina líquido intersticial.
Contiene dos tipos principales de estructuras sólidas:
1) haces de fibras de colágeno
2) filamentos de proteoglucano. Los haces de las fibras de colágeno recorren largas distancias en el intersticio. Son muy fuertes, por lo que proporcionan la mayor parte de la fuerza tensional de los tejidos, los filamentos de proteoglucano son moléculas muy finas enrolladas o retorcidas compuestas por un 98% de ácido hialurónico y un 2% de proteínas. Estas moléculas son tan finas que no pueden verse con el microscopio óptico y son difíciles de demostrar incluso con el microscopio electrónico.
«Gel» en el intersticio
El líquido del intersticio deriva por filtración y difusión de los capilares. Contiene casi los mismos componentes que el plasma, excepto por concentraciones mucho más bajas de proteínas, porque las proteínas no atraviesan los poros de los capilares. El líquido intersticial queda atrapado principalmente en los diminutos espacios que hay entre los filamentos de proteoglucanos. Esta combinación de filamentos de proteoglucano y líquido atrapado dentro de ellos tiene las características de un gel y, por tanto, se conoce como gel tisular.
Líquido «libre» en el intersticio
Aunque casi todo el líquido del intersticio está atrapado dentro del gel tisular, a veces también hay pequeños riachuelos de líquido «libre» y pequeñas vesículas de líquido libre, lo que significa que carece de moléculas de proteoglucano y, por tanto, puede fluir libremente. Cuando se inyecta un colorante en la sangre circulante, a menudo puede verse fluir a través del intersticio en los riachuelos pequeños que circulan habitualmente por las superficies de las fibras de colágeno o en las superficies de las células. La cantidad de líquido «libre» presente en los tejidos normales es pequeña, mucho menor del 1%. Por el contrario, cuando se desarrolla edema en los tejidos, estos bolsillos y riachuelos pequeños de líquido libre se expanden mucho hasta que la mitad o más del líquido del edema comienza a fluir libremente, independientemente de los filamentos de proteoglucano.
La filtración de líquidos a través de los capilares se encuentra determinada por las presiones hidrostática y coloidosmótica y por el coeficiente de filtración capilar
La presión hidrostática en los capilares tiende a empujar el líquido y a las sustancias disueltas a través de los poros capilares dentro de los espacios intersticiales, la presión osmótica provocada por las proteínas plasmáticas (lo que se conoce como presión coloidosmótica) tiende a provocar el movimiento del líquido por ósmosis desde los espacios intersticiales hacia la sangre. Esta presión osmótica ejercida por las proteínas plasmáticas normalmente previene la pérdida significativa de volumen de líquido desde la sangre hacia los espacios intersticiales. El sistema linfático también tiene su importancia, al devolver a la circulación las pequeñas cantidades del exceso de proteína y líquido que se pierde desde la sangre hacia los espacios intersticiales. En el resto de este capítulo comentaremos los mecanismos que controlan a la vez la filtración capilar y el flujo linfático para regular los volúmenes respectivos de plasma y líquido intersticial.
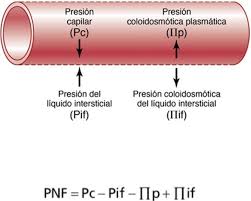
Las fuerzas hidrostáticas y la coloidosmótica determinan el movimiento del líquido a través de la membrana capilar.
Estas fuerzas, denominadas «fuerzas de Starling» en honor al fisiólogo Ernest Starling, que demostró su importancia por primera vez, son:
1. La presión capilar (Pc), que tiende a forzar la salida del líquido a través de la membrana capilar.
2. La presión del líquido intersticial (Pif), que tiende a forzar la entrada del líquido a través de la membrana capilar cuando la Pif es positiva, pero fuerza la salida cuando la Pif es negativa.
3. La presión coloidosmótica del plasma en el capilar (Πp), que tiende a provocar ósmosis de líquido hacia el interior a través de la membrana capilar.
4. La presión coloidosmótica del líquido intersticial (Πif), que tiende a provocar la ósmosis del líquido hacia el exterior a través de la membrana capilar.
Presión hidrostática capilar
Se han usado varios métodos experimentales para estimar la presión hidrostática capilar:
1) canulación directa de los capilares con la micropipeta, que da una presión capilar media de 25 mmHg en algunos tejidos como el músculo esquelético y el aparato digestivo
2) determinación funcional indirecta de la presión capilar, que da una presión capilar media en torno a 17 mmHg en estos tejidos.
Presión hidrostática del líquido intersticial
Hay varios métodos que permiten medir la presión hidrostática del líquido intersticial, cada uno de los cuales da valores ligeramente distintos, en función del método utilizado y del tejido en el que se mide la presión. En tejido subcutáneo poco compacto, la presión del líquido intersticial determinada por los diferentes métodos es normalmente unos milímetros de mercurio menor que la presión atmosférica; en consecuencia, los valores se designan como presión negativa del líquido intersticial.
En otros tejidos que están rodeados por cápsulas, como los riñones, la presión intersticial suele ser positiva (es decir, mayor que la atmosférica).
Presión del líquido intersticial en tejidos firmemente encapsulados
Algunos tejidos del organismo están rodeados por una carcasa rígida, como la bóveda craneal alrededor del cerebro, la cápsula fibrosa fuerte que rodea el riñón, las vainas fibrosas de los músculos y la esclerótica que rodea el ojo. En la mayoría de estos tejidos, e independientemente del método usado para la determinación, la presión del líquido intersticial suele ser positiva. No obstante, la presión del líquido intersticial así medida casi invariablemente es aún menor que las presiones ejercidas en el exterior de los tejidos por sus carcasas. Por ejemplo, la presión del líquido cefalorraquídeo que rodea el cerebro de un animal que está en decúbito lateral alcanza un promedio de +10 mmHg, mientras que la presión del líquido intersticial en el cerebro es de +4 a +6 mmHg. En los riñones, la presión capsular que rodea el riñón alcanza una presión media de +13 mmHg, mientras que la presión descrita del líquido intersticial renal alcanza un promedio de +6 mmHg.
Las presiones que se han podido medir en la mayoría de las cavidades naturales del organismo en las que hay líquido libre en equilibrio dinámico con los líquidos intersticiales circundantes son negativas.
Algunas de estas cavidades y las determinaciones de las presiones son las siguientes:
• Espacio intrapleural: –8 mmHg.
• Espacio sinovial articular: –4 a –6 mmHg.
• Espacio epidural: –4 a –6 mmHg
Presión coloidosmótica del líquido intersticial
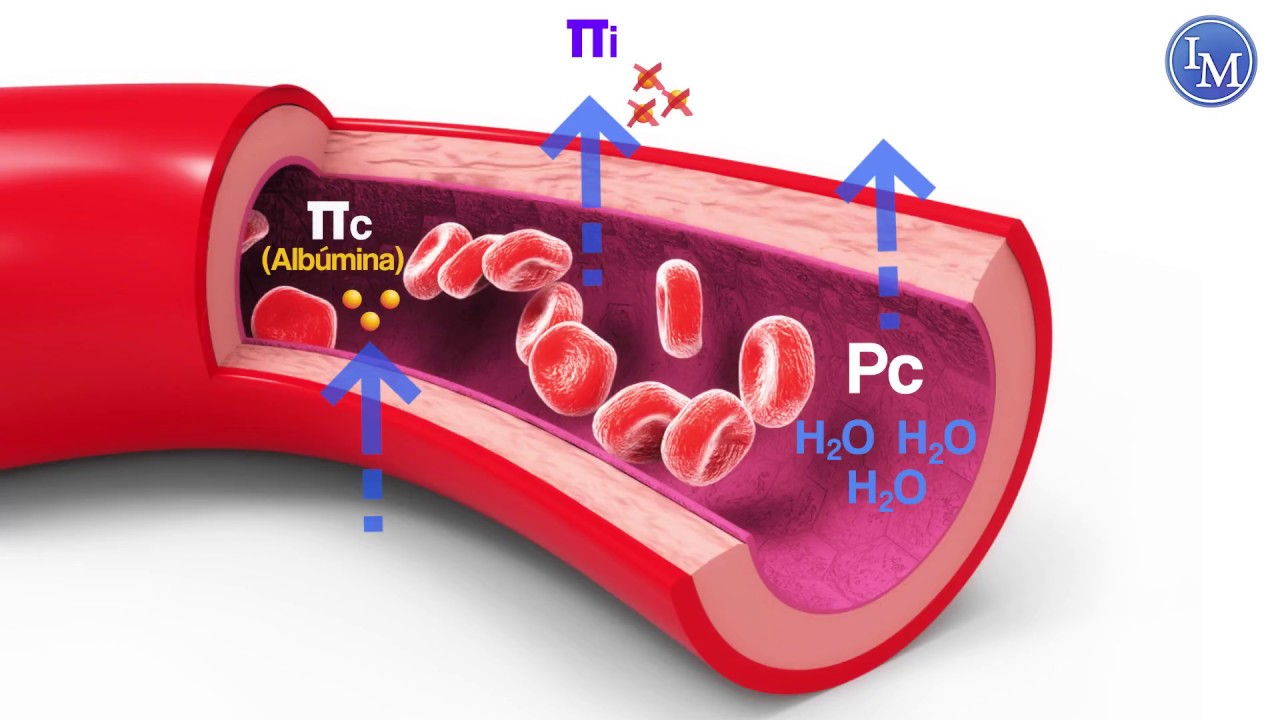
Aunque el tamaño del poro capilar habitual es menor que los tamaños de las moléculas de proteínas plasmáticas, no es así en todos los poros. Por tanto, se pierden cantidades pequeñas de proteínas plasmáticas en los espacios intersticiales a través de los poros por transcitosis en las vesículas pequeñas. La cantidad total de proteínas en los 12 l de líquido intersticial del organismo es ligeramente mayor que la cantidad total de proteínas en el propio plasma, pero, como su volumen es cuatro veces mayor que el volumen del plasma, la concentración media de proteínas en el líquido intersticial de la mayoría de los tejidos solo es del 40% de la plasmática, unos 3 g/dl. Cuantitativamente, la presión coloidosmótica media del líquido intersticial para esta concentración de proteínas es de 8 mmHg.



Intercambio de volumen de líquido a través de la membrana capilar
Ahora que ya hemos comentado los distintos factores que afectan al movimiento del líquido a través de la membrana capilar, podemos ponerlos todos juntos y ver cómo el siste- ma capilar mantiene la distribución normal del volumen de líquido entre el plasma y el líquido intersticial. La presión capilar media en los extremos arteriales de los capilares es 15 a 25 mmHg mayor que en los extremos venosos. Debido a esta diferencia, el líquido «se filtra» fuera de los capilares en los extremos arteriales, pero en los extremos venosos vuelve a ser reabsorbido en los capilares. Es decir, una pequeña cantidad de líquido «fluye» realmente a través de los tejidos desde los extremos arteriales de los capilares a los extremos venosos.
Equilibrio de Starling para el intercambio capilar
Ernest Starling señaló hace más de un siglo que, en condiciones normales, existe un estado cercano al equilibrio en la mayoría de los capilares, es decir, que la cantidad de líquido que se filtra de los extremos arteriales de los capilares hacia el exterior es casi exactamente igual a la de líquido que vuelve a la circulación mediante absorción. El ligero desequilibrio que se produce explica el líquido que puede volver a la circulación a través de los vasos linfáticos. En el diagrama siguiente se muestran los principios de equilibrio de Starling. Para su elaboración se obtiene la media de las presiones de los capilares arteriales y venosos para calcular la media de la presión capilar funcional a lo largo de todo el capilar. Se calcula que esta presión capilar funcional media es de 17,3 mmHg.
Coeficiente de filtración capilar
. Al expresar la velocidad de filtración neta de líquidos según el desequilibrio por cada milímetro de mercurio se encuentra una velocidad de filtración neta de 6,67 ml/min de líquido por minuto por mmHg para todo el organismo. Este valor recibe el nombre de coeficiente de filtración capilar corporal total. El coeficiente de filtración también puede expresarse en las distintas partes del organismo en términos de velocidad de filtración por minuto por mmHg por 100 g de tejido. Según esto, el coeficiente de filtración capilar de un tejido medio es de unos 0,01 ml/min/mmHg/100 g de tejido.
SISTEMA LINFATICO
. El sistema linfático representa una vía accesoria a través de la cual el líquido puede fluir desde los espacios intersticiales hacia la sangre. Es más, los vasos linfáticos transportan las proteínas y las macropartículas de los espacios tisulares, ya que ninguna de estas podrá ser eliminada por absorción directamente hacia los capilares sanguíneos. Este retorno de las proteínas a la sangre desde los espacios intersticiales es una función esencial sin la cual moriríamos en 24 h.
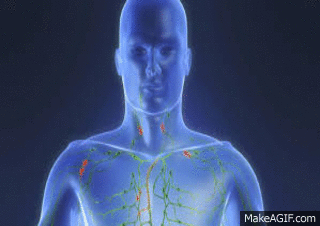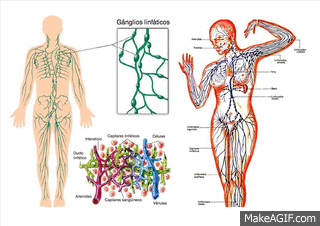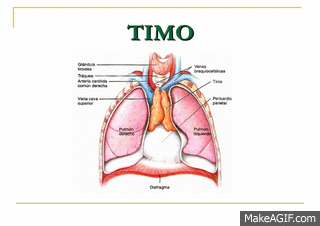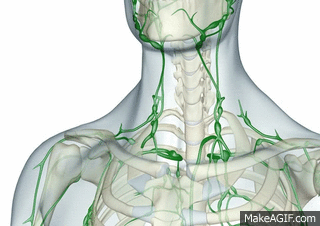
Vasos linfáticos del organismo
Casi todos los tejidos del organismo tienen vasos linfáticos especiales que drenan el exceso de líquido directamente desde los espacios intersticiales. Hay algunas excepciones, como las porciones superficiales de la piel, el sistema nervioso central y el endomisio de músculos y huesos. Sin embargo, incluso estos tejidos tienen canales intersticiales diminutos que se denominan canales prelinfáticos, a través de los cuales puede fluir el líquido intersticial; este líquido se vacía finalmente en los vasos linfáticos o, en caso del cerebro, en el líquido cefalorraquídeo, y después directamente de vuelta a la sangre.
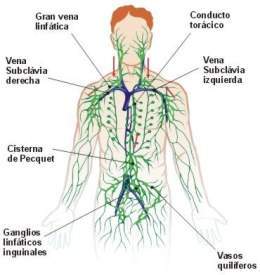

La linfa de la mitad izquierda de la cabeza, el brazo izquierdo y algunos territorios del tórax entra en el conducto torácico antes de que se vacíe en las venas. La linfa del lado derecho del cuello y la cabeza, el brazo derecho y algunos territorios del tórax derecho entra en el conducto torácico derecho (mucho menor que el conducto torácico izquierdo), que se vacía en el sistema venoso en la unión de la vena subclavia derecha y la vena yugular interna.
Capilares linfáticos terminales y su permeabilidad
La mayoría del líquido que se filtra desde los extremos arteriales de los capilares sanguíneos fluye entre las células y, por último, se reabsorbe de nuevo hacia los extremos venosos de los capilares sanguíneos; pero, como media, aproximadamente la décima parte del líquido entra en los capilares linfáticos y vuelve hacia la sangre a través del sistema linfático y no al contrario, a través de los capilares venosos. La cantidad total de toda esta linfa normalmente es de solo 2-3 l al día.
Formación de la linfa
La linfa deriva del líquido intersticial que fluye en los linfáticos, por lo que la linfa que entra primero en los vasos linfáticos terminales tiene casi la misma composición que el líquido intersticial. La concentración de proteínas en el líquido intersticial de la mayoría de los tejidos alcanza un promedio de 2 g/dl y la concentración de proteínas del flujo linfático que procede de estos tejidos es aproximada a este valor. La linfa formada en el hígado tiene una concentración de proteínas hasta de 6 g/dl y la linfa formada en el intestino tiene una concentración de proteínas hasta de 3-4 g/dl. Como aproximadamente dos tercios de toda la linfa procede normalmente del hígado y los intestinos, la linfa del conducto torácico, que es una mezcla de linfa de todas las áreas del organismo, tiene una concentración de proteínas en torno a 3-5 g/dl.
Velocidad del flujo linfático
En un ser humano en reposo pasan 100 ml por hora en el flujo linfático a través del conducto torácico, y otros 20 ml fluyen hacia la circulación cada hora a través de otros canales, con un total del flujo linfático estimado en torno a 120 ml/h o 2-3 l al día

Bombeo causado por la compresión externa intermitente de los vasos linfáticos Además del bombeo causado por la contracción intermitente de las paredes del vaso linfático, hay factores externos que comprimen intermitentemente el vaso linfático y provocan también el bombeo. En orden de importancia, estos factores son los siguientes:
• Contracción de los músculos esqueléticos circundantes.
• Movimiento de cada parte del cuerpo.
• Pulsaciones de las arterias adyacentes a los linfáticos.
• Compresión de los tejidos por objetos situados fuera del cuerpo. La bomba linfática es muy activa durante el ejercicio, aumentando el flujo linfático 10 a 30 veces, mientras que el flujo linfático se vuelve lento, casi cero, durante los períodos de reposo.
Bomba linfática capilar
El capilar linfático terminal también puede bombear la linfa, efecto que se suma al bombeo producido
en los vasos linfáticos mayores. Como hemos visto antes en este mismo capítulo, las paredes de los linfáticos están íntimamente adheridas a las células tisulares circundantes, mediante sus filamentos de anclaje. Por tanto, cada vez que entra un exceso de líquido en el tejido y provoca la hinchazón tisular, los filamentos de anclaje tiran de la pared de los capilares linfáticos y el flujo entrará en el capilar linfático terminal a través de los espacios situados entre las células endoteliales.
El sistema linfático tiene un papel clave en el control de la concentración de proteínas, el volumen y la presión del líquido intersticia
Ya sabemos que el sistema linfático funciona como un «mecanismo de rebosamiento» que devuelve a la circulación el exceso de proteínas y de volumen de líquido de los espacios tisulares; por tanto, el sistema linfático también tiene un papel importante para el control de:
1) la concentración de proteínas en los líquidos intersticiales
2) el volumen del líquido intersticial
3) la presión del líquido intersticial