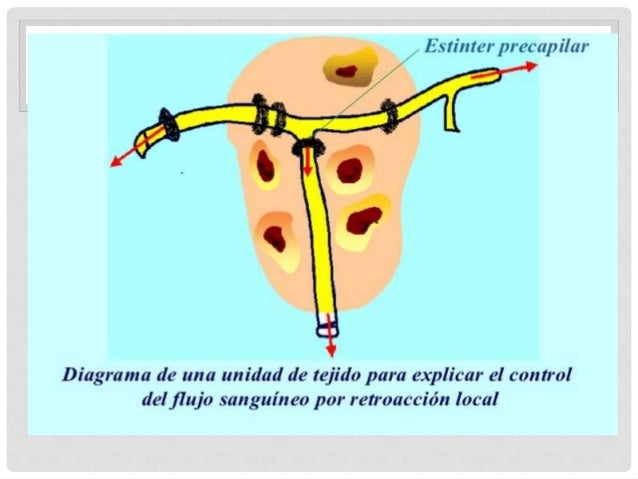
Un principio fundamental de la función circulatoria es que la mayoría de los tejidos tienen la capacidad de controlar su propio flujo sanguíneo local en proporción a sus necesidades metabólicas concretas. Algunas de las necesidades específicas de flujo sanguíneo en los tejidos incluyen aspectos como:
1. Aporte de oxígeno a los tejidos.
2. Aporte de otros nutrientes, como glucosa, aminoácidos y ácidos grasos. 3. Eliminación de dióxido de carbono de los tejidos.
4. Eliminación de iones hidrógeno de los tejidos.
5. Mantenimiento de las concentraciones adecuadas de iones en los tejidos. 6. Transporte de varias hormonas y otras sustancias a los distintos tejidos. Algunos órganos tienen necesidades especiales.
Importancia del control del flujo sanguíneo por los tejidos locales
Puede plantearse una pregunta sencilla: ¿por qué no se proporciona un flujo sanguíneo muy importante a cada tejido del organismo, que sea siempre suficiente para cubrir las necesidades de los tejidos, con independencia de que la actividad tisular sea pequeña o grande?
La respuesta es igualmente sencilla: dicho mecanismo requeriría muchas más veces el flujo sanguíneo que el corazón puede bombear. En estudios experimentales se ha demostrado que el flujo sanguíneo que llega a un tejido está regulado por la concentración mínima que cubrirá las necesidades tisulares, ni más, ni menos. Por ejemplo, en los tejidos en los que la necesidad más importante es la administración de oxígeno, el flujo sanguíneo siempre está controlado a un nivel que solo es ligeramente mayor de lo necesario para mantener la oxigenación tisular plena, pero nada más. Al controlar el flujo sanguíneo local de una forma tan exacta, los tejidos casi nunca padecen una deficiencia nutricional de oxígeno y, a pesar de ello, la carga de trabajo del corazón se mantiene al mínimo.
Mecanismos de control del flujo sanguíneo
El control del flujo sanguíneo local se puede dividir en dos fases:
1) control a corto plazo
2) control a largo plazo.
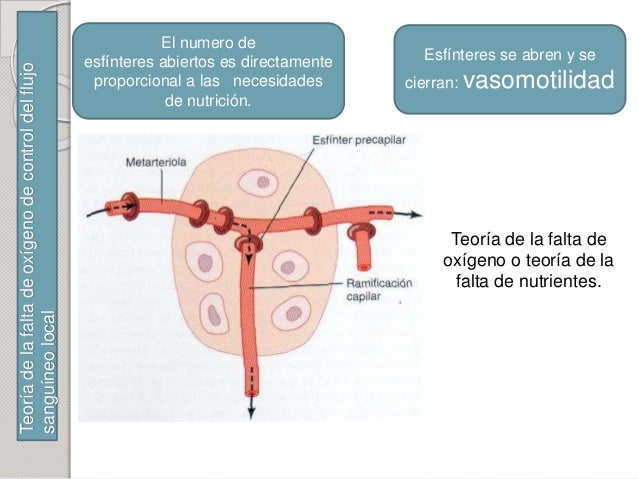
El control a corto plazo se consigue con cambios rápidos de la vasodilatación o vasoconstricción local de las arteriolas, metaarteriolas y esfínteres precapilares, que se producen en segundos o minutos para proporcionar con gran rapidez el mantenimiento del flujo sanguíneo tisular local apropiado.
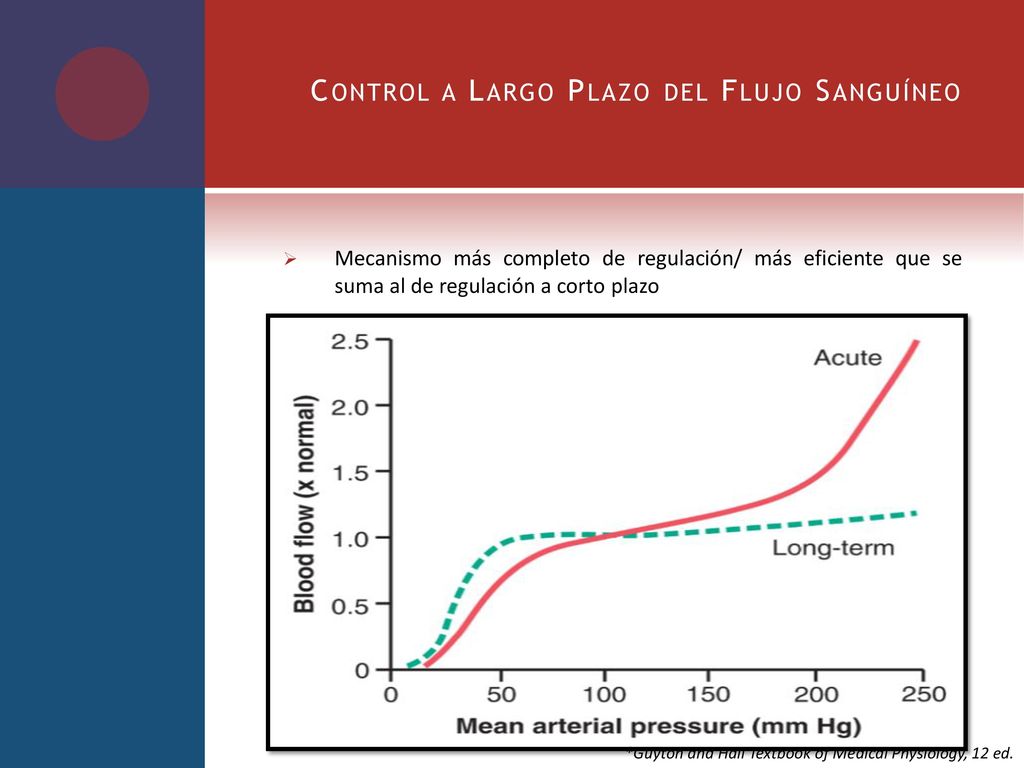
El control a largo plazo significa cambios controlados lentos del flujo en un período de días, semanas o incluso meses. En general, estos cambios a largo plazo proporcionan un control aún mejor del flujo en proporción a las necesidades de los tejidos. Estos cambios se producen como consecuencia del incremento o descenso del tamaño físico y del número de vasos sanguíneos que nutren los tejidos.
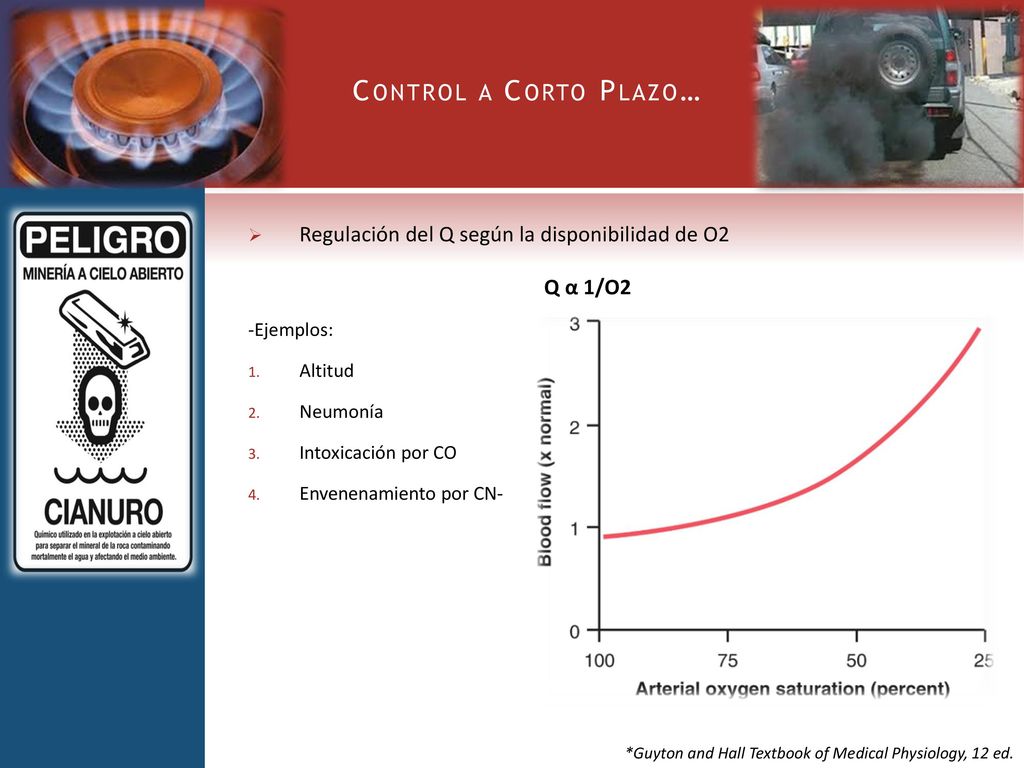
Uno de los nutrientes metabólicos más necesarios de los tejidos es el oxígeno. El flujo sanguíneo tisular aumenta mucho siempre que disminuye la disponibilidad de oxígeno en los tejidos.
por ejemplo:
1) a una gran altitud, en la cima de una montaña alta
2) en caso de neumonía
3) en el envenenamiento por monóxido de carbono (que deteriora la capacidad de la hemoglobina de transportar el oxígeno)
4) en el envenenamiento por cianuro (que deteriora la capacidad del tejido de usar oxígeno).
Teoría vasodilatadora de la regulación a corto plazo del flujo sanguíneo local: posible papel especial de la adenosina.
Según la teoría vasodilatadora, cuanto mayor sea el metabolismo o menor sea la disponibilidad de oxígeno o de algunos otros nutrientes en un tejido, mayor será la velocidad de formación de sustancias vasodilatadoras en las células de ese tejido. Se cree que estas sustancias vasodilatadoras difunden a través de los tejidos hacia los esfínteres precapilares, las metaarteriolas y las arteriolas para provocar la dilatación. Se han propuesto varias sustancias vasodilatadoras diferentes, como adenosina, dióxido de carbono, compuestos con fosfato de adenosina, histamina, iones potasio e iones hidrógeno. Las sustancias pueden liberarse del tejido en respuesta a la deficiencia de oxígeno. Por ejemplo, en los experimentos se ha demostrado que la reducción de la disponibilidad de oxígeno provoca la liberación tanto de adenosina como de ácido láctico (que contiene iones hidrógeno) en los espacios libres entre las células tisulares; estas sustancias provocan una vasodilatación aguda a corto plazo y,
por tanto, son responsables, o parcialmente responsables, de la regulación del flujo sanguíneo local. Las sustancias vasodilatadoras, como el dióxido de carbono, el ácido láctico y los iones potasio, tienden a aumentar en los tejidos cuando el flujo sanguíneo se reduce y el metabolismo celular prosigue al mismo ritmo, o cuando el metabolismo celular aumenta súbitamente. Un aumento en la concentración de metabolitos vasodilatadores produce una vasodilatación de las arteriolas, lo que incrementa el flujo sanguíneo en los tejidos y devuelve a la normalidad los valores de concentración tisular de los metabolitos. Muchos fisiólogos creen que la adenosina es un vasodilatador local importante para controlar el flujo sanguíneo local. Por ejemplo, se liberan cantidades diminutas de adenosina desde los miocitos cardíacos cuando el flujo sanguíneo coronario es demasiado escaso, y esta liberación de adenosina provoca una vasodilatación local suficiente en el corazón para que el flujo sanguíneo coronario vuelva a la normalidad. Además, siempre que el corazón se vuelva más activo de lo normal y que su metabolismo aumente una cantidad extra, se incrementa la utilización de oxígeno, seguido por:
1) el descenso de la concentración de oxígeno en los miocitos cardíacos
2) con la degradación consecuente del trifosfato de adenosina (ATP)
3) que aumenta la liberación de adenosina. Se cree que gran parte de esta adenosina se pierde hacia los miocitos cardíacos provocando la vasodilatación coronaria, proporcionando un aumento del flujo sanguíneo coronario que permite cubrir el aumento de las demandas de nutrientes del corazón activo.
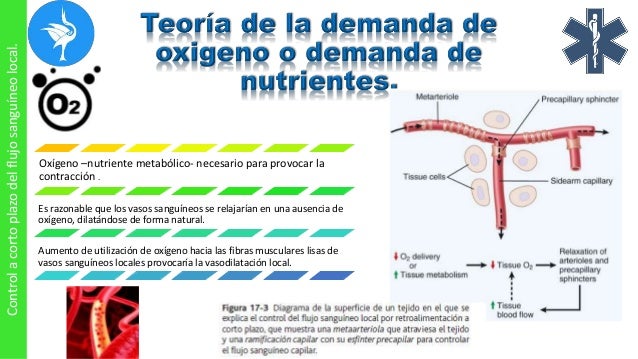
Teoría de la demanda de oxígeno para el control del flujo sanguíneo local
Aunque la teoría vasodilatadora es la más aceptada, hay varios hechos críticos que fundamentan otra teoría más expuesta por otros fisiólogos, que podríamos denominar la teoría de la demanda de oxígeno o, más exactamente, la teoría de la demanda de nutrientes (porque están implicados otros nutrientes, además del oxígeno). El oxígeno es uno de los nutrientes metabólicos necesarios para provocar la contracción muscular (con la necesidad también de otros nutrientes). Por tanto, es razonable creer que los vasos sanguíneos simplemente se relajarían en ausencia de una cantidad adecuada de oxígeno, dilatándose de forma natural. Además, el aumento de la utilización de oxígeno en los tejidos como consecuencia del aumento del metabolismo podría, en teoría, disminuir la disponibilidad de oxígeno hacia las fibras musculares lisas de los vasos sanguíneos locales, lo cual también provocaría la vasodilatación local.
Autorregulación del flujo sanguíneo durante los cambios en la presión arterial: mecanismos «metabólicos» y «miógenos»
En cualquier tejido del organismo el rápido incremento de la presión arterial provoca un aumento inmediato del flujo sanguíneo. Sin embargo, en menos de 1 min ese flujo volverá a la normalidad en la mayoría de los tejidos, incluso aunque la presión arterial se mantenga elevada. Esta normalización del flujo se denomina autorregulación.
Durante casi un siglo se han mantenido dos opiniones que explicarían el mecanismo de autorregulación a corto plazo, la teoría metabólica y la teoría miógena. La teoría metabólica se puede entender fácilmente si se aplican los principios básicos de regulación del flujo sanguíneo local que hemos comentado en las secciones previas. Es decir, cuando la presión arterial es demasiado elevada, el exceso de líquido proporciona demasiado oxígeno y demasiados nutrientes de otro tipo hacia los tejidos y «lava» los vasodilatadores liberados por los tejidos. Estos nutrientes (en especial, el oxígeno), junto con el descenso en los niveles tisulares de vasodilatadores, provocan entonces la constricción de los vasos sanguíneos y el retorno del flujo casi a la normalidad, a pesar de que aumente la presión. No obstante, según esta teoría miógena habría otro mecanismo no relacionado con el metabolismo tisular que explicaría el fenómeno de la autorregulación. Esta teoría se basa en la observación de que el estiramiento brusco de los vasos sanguíneos pequeños provoca la contracción del músculo liso de la pared vascular durante unos segundos. Por tanto, se ha propuesto que cuando una presión arterial elevada estira el vaso se provoca, a su vez, una constricción vascular reactiva que reduce el flujo sanguíneo casi a la normalidad. Por el contrario, con presiones bajas el grado de estiramiento del vaso es menor, por lo que el músculo liso se relaja, reduce la resistencia vascular y ayuda a recuperar la normalidad del flujo. La respuesta miógena es inherente al músculo liso vascular y puede producirse en ausencia de influencias nerviosas u hormonales. Es más pronunciada en las arteriolas, pero se puede ver también
en arterias, vénulas, venas e incluso en vasos linfáticos. La contracción miógena se inicia por la despolarización vascular inducida por el estiramiento, que tiende a aumentar rápidamente la entrada de ion calcio desde el líquido extracelular hacia las células, provocando su contracción. Los cambios de la presión vascular también pueden abrir o cerrar otros canales iónicos que influyen en la contracción vascular. Se desconocen los mecanismos por los cuales los cambios de la presión provocan la apertura o el cierre de los canales iónicos vasculares, pero es probable que consistan en efectos mecánicos de la presión sobre las proteínas extracelulares que están ancladas en los elementos del citoesqueleto de la pared vascular o en los propios canales iónicos.
El flujo de sangre a través de las arterias y arteriolas provoca fuerzas de cizallamiento sobre las células endoteliales por el arrastre viscoso de la sangre contra las paredes vasculares. Esta tensión contorsiona las células endoteliales en la dirección del flujo y provoca un incremento significativo de la liberación de NO. El NO relaja entonces los vasos sanguíneos, lo que es una ventaja porque los mecanismos metabólicos locales para el control del flujo sanguíneo tisular dilatan principalmente las arterias y arteriolas muy pequeñas en cada tejido. Aun así, cuando aumenta el flujo sanguíneo a través de una porción microvascular de la circulación, esta acción estimula de forma secundaria la liberación de NO de los grandes vasos debido al aumento del flujo y a la tensión de cizallamiento en estos vasos. El NO liberado aumenta los diámetros de los grandes vasos sanguíneos proximales siempre que el flujo sanguíneo microvascular aumenta distalmente. Sin esta respuesta disminuiría significativamente la eficacia del control del flujo sanguíneo local, porque una parte significativa de la resistencia al flujo sanguíneo se produce en las pequeñas arterias proximales. La síntesis y la liberación de NO desde las células endoteliales están estimuladas asimismo por algunos vasoconstrictores, como la angiotensina II, que se unen a receptores específicos en las células endoteliales. El aumento en la liberación de NO protege contra un exceso de vasoconstricción. Cuando las células endoteliales resultan dañadas por hipertensión crónica o ateroesclerosis, la degradación en la síntesis de NO puede contribuir a una vasoconstricción excesiva y un empeoramiento de la hipertensión y a un daño endotelial, que, si no se trata, puede producir finalmente lesión vascular y daños en tejidos vulnerables como el corazón, los riñones y el encéfalo. Antes de que se descubriera el NO, los médicos utilizaban nitroglicerina, nitratos de amilo y otros derivados de nitratos para tratar a pacientes que sufrían angina de pecho, es decir, un dolor torácico intenso causado por isquemia del músculo cardíaco. Al descomponerse químicamente, estos fármacos liberan NO y provocan la dilatación de vasos sanguíneos de todo el organismo, incluidos los vasos
sanguíneos coronarios.
Endotelina: un potente vasoconstrictor liberado por endotelio dañado Las células endoteliales también liberan sustancias vasoconstrictoras. La más importante es la endotelina, un péptido de 27 aminoácidos que necesita solo cantidades minúsculas (nanogramos) para provocar una poderosa vasoconstricción. Esta sustancia está presente en las células endoteliales de todos o la mayoría de los vasos sanguíneos, aunque se eleva enormemente cuando los vasos resultan dañados. El estímulo habitual para la liberación es una lesión en el endotelio, como la provocada cuando se golpean los tejidos o se inyecta un producto químico traumatizante en el vaso sanguíneo. Después de un daño importante en los vasos sanguíneos, la liberación de endotelina local y la posterior vasoconstricción ayudan a evitar una hemorragia extensa de arterias de hasta 5 mm de diámetro que podrían haberse desgarrado por la lesión por aplastamiento. Se cree también que el aumento en la liberación de endotelina contribuye a la vasoconstricción cuando el endotelio sufre daños debidos a la hipertensión.

Regulación a largo plazo del flujo sanguíneo
Hasta este momento, la mayoría de los mecanismos de regulación del flujo sanguíneo local que hemos comentado actúan en pocos segundos o minutos después del cambio de la situación tisular local. A pesar de ello, el flujo sanguíneo se ajusta solo en las tres cuartas partes de las necesidades adicionales de los tejidos, incluso después de la activación completa de estos mecanismos agudos. Por ejemplo, el flujo sanguíneo aumenta casi instantáneamente en un 100% cuando la presión arterial aumenta bruscamente desde 100 a 150 mmHg. En los 30 s a 2 min siguientes el flujo vuelve a disminuir hasta un 10-15% por encima del valor de control original. Este ejemplo ilustra la rapidez de los mecanismos agudos de regulación del flujo sanguíneo local pero, al mismo tiempo, se demuestra que la regulación aún es incompleta porque se mantiene un incremento del 10 al 15% del flujo sanguíneo en algunos tejidos.
Regulación del flujo sanguíneo por cambios en la «vascularización tisular
Un mecanismo clave para la regulación del flujo sanguíneo local a largo plazo consiste principalmente en cambiar la cantidad de vascularización de los tejidos.
El oxígeno es importante no solo para el control a corto plazo del flujo sanguíneo local, sino también para el control a largo plazo. Un ejemplo es el aumento de la vascularización de los tejidos en los animales que viven en altitudes elevadas, donde el oxígeno atmosférico es bajo. En los recién nacidos prematuros que son tratados en tiendas de oxígeno con fines terapéuticos, el exceso de oxígeno provoca la interrupción casi inmediata del crecimiento vascular nuevo en la retina e incluso la degeneración de algunos de los vasos pequeños que ya se han formado. Cuando el niño es sacado de la tienda de oxígeno se produce un sobrecrecimiento explosivo de los vasos nuevos para compensar el descenso brusco del oxígeno disponible.
Regulación del flujo sanguíneo por el desarrollo de la circulación colateral
En la mayoría de los tejidos, cuando se bloquea una arteria o una vena se desarrolla un canal vascular nuevo que rodea el bloqueo y permite que se vuelva a suministrar sangre al tejido afectado, al menos parcialmente. La primera etapa de este proceso es la dilatación de los bucles vasculares pequeños que ya conectan ese vaso proximal al bloqueo con el vaso distal. Esta dilatación se produce en el primer o segundo minutos, lo que indica que la dilatación está mediada probablemente por factores metabólicos. Después de esta apertura inicial de los vasos colaterales, el flujo es menor de la cuarta parte de lo necesario para cubrir todas las necesidades tisulares. No obstante, la apertura se produce en las horas siguientes, por lo que antes de 1 día pueden estar ya cubiertas la mitad de las necesidades tisulares y en pocos días el flujo sanguíneo suele ser suficiente para cubrir todas estas necesidades. Los vasos colaterales continúan creciendo durante muchos meses después, normalmente formando
muchos canales colaterales pequeños en lugar de un único vaso de gran tamaño. En reposo, el flujo sanguíneo puede volver muy cerca de los valores normales, pero los nuevos canales son suficientemente grandes como para aportar el flujo sanguíneo necesario durante la actividad tisular agotadora. Es decir, el desarrollo de los vasos colaterales sigue los principios habituales del control a corto y largo plazo del flujo sanguíneo local, consistiendo el control a corto plazo en la dilatación metabólica rápida seguido crónicamente por el crecimiento e ingurgitación de los vasos nuevos en un período de semanas y meses.
Control humoral de la circulación
El control humoral de la circulación se refiere al control por las sustancias segregadas o absorbidas en los líquidos del organismo, como hormonas y factores producidos localmente. Algunas de esas sustancias se forman en glándulas especiales y se transportan en la sangre por todo el organismo, mientras que otras se forman en algunas zonas del tejido afectado y provocan solo efectos circulatorios locales. Entre los factores humorales más importantes que afectan a la función circulatoria.